Diabetis > Complicacions de la diabetis
Complicacion agudes: HIPOGLUCEMIA
La hipoglucèmia és el descens de la glucosa en sang per sota de 60-70 mg / dl i forma part d'una de les complicacions del pacient amb Diabetis
La hipoglucèmia és el descens dels nivells de glucosa per sota del normal. En el pacient amb diabetis es defineix per sota de 60-70 mg / dl i en general s'acompanyen de símptomes clars.
Quins són els símptomes?
Hi ha dos tipus de símptomes:
- Adrenèrgics: es produeixen per la resposta contra-reguladora de l'organisme (descàrrega d'adrenalina i altres hormones) que intentaran elevar la glucosa.
Consisteixen en: suor freda, tremolor, mareig, palpitacions, pal·lidesa, irritabilitat, gana, nàusees, palpitacions i ansietat.
- Neuroglucopènics: es produeixen per la falta de glucosa en el cervell.
Consisteixen en: falta de concentració, confusió, mareig, debilitat, cefalea, visió borrosa, falta de coordinació, en casos greus pèrdua del coneixement i convulsions.
En pacients que tenen moltes hipoglucèmies, es pot perdre la resposta adrenèrgica, que és la que ens permet actuar i reposar de la hipoglucèmia, és perillós perquè hi ha més probabilitat de presentar hipoglucèmies greus amb símptomes neuroglucopènics.
Quines són les causes?
La hipoglucèmia pot produir-se per
- Errors en l'administració d'insulina o antidiabètics orals:
- Dosi excessiva d'insulina
- Alguns antidiabètics orals hipoglucemiants (ex: sulfonilurees)
- Administració de la insulina intramuscular
- Administrar d'insulina ràpida en lloc d'insulina lenta.
- Errors en el consum de carbohidrats:
- Consum insuficient de carbohidrats en el menjar
- Canvi en els horaris dels àpats (ex: menjar més tard del que és habitual)
- Errors en l'exercici físic: Fer més exercici del que s'havia pensat amb antelació
Com actuar davant d'una hipoglucèmia?
1. En percebre els símptomes clars s’ha d’actuar primer * i després mirar la glucosa en sang per corroborar que és inferior a 70mg / dl.
* Podem posar-nos un caramel a la boca mentre ens mesurem la glucosa això evitarà una contra-resposta exagerada de l'organisme i una pujada exagerada posterior dels nivells de glucosa
2. Si el valor és inferior a 70 mg / dl (hipoglucèmia) ha de prendre sucres d'absorció ràpida.
Es recomana seguir la REGLA DEL 15: consum de 15 g de carbohidrats i esperar 15 minuts per tornar a mirar la glucosa. Tot i que la regla del 15 és una bona manera per recordar la quantitat de carbohidrats que és necessària, aquesta quantitat depèn de l'edat i del nivell de glucosa. Com a norma general és recomanable el consum de 10-20g de carbohidrats
Els trobem en aquests aliments:
- 1 got d'aigua + 2 sobres de sucre
- 1 got de suc de fruites (suc normal, no sense sucre afegit)
- 1 refresc amb sucre (Coca-Cola normal, Fanta, Aquarius etc)
- 1 sobre de Glucosport
3. En 10-15 minuts s'ha de corroborar com ha augmentat la glucèmia: Si el valor contínua <70mg / dl, es pot repetir la presa de Carbohidrats d'absorció ràpida. Si el valor és> 70mg / dl, s'ha de consumir carbohidrats d'absorció lenta per evitar tenir una altra hipoglucèmia.
El trobem en aquests aliments:
- 20-40g de pa
- 3-4 galetes
- 2 iogurts
- 1 got de llet
- ½-1 peça de fruita etc
Què passa si perdo el coneixement?
Si la persona amb diabetis perd el coneixement, es tracta d'una hipoglucèmia greu.
En aquest cas, el pacient no pot ingerir aliments i no se li ha d'introduir cap aliment perquè podria broncoaspirar. E
S’ha d'injectar 1 vial de glucagó en qualsevol zona on s'injecta la insulina.
Complicacions cròniques: RETINOPATIA
Els valors elevats de glucèmia ( sucre a la sang ) durant molt de temps poden provocar danys oculars més o menys greus, inclosa la ceguesa. Cal fer un fons d'ull com a mínim un cop l'any .

Cada quant he de revisar els meus ulls?
Amb controls regulars es poden prevenir els problemes oculars derivades de la diabetis ja que si es diagnostiquen a temps existeixen tractaments eficaços per resoldre'ls. Per a això és fonamental realitzar un fons d'ull com a mínim un cop l'any.
Quins factors augmenten el risc de retinopatia?
- Mal control de les glucèmies
- Xifres de tensió arterial elevades
- Més temps d'evolució de la diabetis
- Factors genètics
Quines complicacions oculars estan associades a la diabetis?
GLAUCOMA. És la pèrdua de visió gradual per dany a la retina i nervi òptic a causa de l'augment de la pressió a l'ull que impedeix l'arribada de sang de forma normal a la retina i nervi. A més edat i més anys d'evolució de la diabetis major risc de glaucoma. Segons el cas, el tractament són fàrmacs o cirurgia.
CATARACTES. Es tracta de la pèrdua de transparència del cristal·lí qual cosa implica una disminució progressiva de visió. Els símptomes són visió borrosa, visió doble o la fotofòbia (molèstia amb la llum). Apareixen amb més freqüència en les persones amb diabetis, i la seva evolució acostuma a ser ràpida. El tractament és quirúrgic mitjançant una intervenció breu, indolora, de baix risc anestèsic i de recuperació ràpida.
RETINOPATIA. És l'afectació de la retina. Es classifica segons el grau de severitat:
- NO PROLIFERATIVA. La més comuna, la inicial. Els vasos sanguinis que irriguen l'ull s'obstrueixen. Pot ser lleu, moderada o severa. Generalment no necessita tractament específic encara que s'ha de millorar el control de la glucèmia per evitar la seva progressió.
- EDEMA MACULAR. Apareixen fuites de líquid a la màcula (part de l'ull encarregada d'enfocar) que comporten visió borrosa i / o pèrdua de visió. Cal tractar-la per revertir la pèrdua de visió mitjançant làser o fàrmacs que s'injecten a l'ull.
- PROLIFERATIVA. És la forma de retinopatia avançada. Els capil·lars es tanquen i per poder irrigar l'ull es formen nous vasos, més febles, que poden trencar-se abocant sang i provocant una hemorràgia vítria (sagnat dins de l'humor vitri que omple l'ull). A més quan els vasos trencats cicatritzen poden provocar un despreniment de retina. En la majoria dels casos el tractament amb fotocoagulació (làser per segellar les vasos sanguinis i evitar fuites de sang) o vitriectomía (si hi ha despreniment de retina, per retirar la sang de l'ull) permet prevenir la ceguesa. A més precoç el diagnòstic de la retinopatia, millors resultats amb el tractament.
Complicacions agudes: HIPERGLUCEMIA
La hiperglucemia és l’elevació dels nivells de glucosa en sang per sobre dels valors normals (els de les persones sense diabetis). Té múltiples causes, de manera que és una complicació bastant freqüent
La hiperglucemia és aquella situació en què els nivells de glucosa estan massa elevats en sang per un dèficit absolut o relatiu d’insulina, sense presència d’altres alteracions metabòliques.
Quins són els símptomes?
Els símptomes típics i més freqüents són aquells que se’ls acostuma a dir les 4 “P”:
- Poliúria: augmenta la necessitat o desig d’orinar
- Polidípsia: per compensar aquest augment d’orina i evitar la deshidratació, apareix una set intensa
- Polifagia: augmenta la gana
- Pèrdua de pes
A part, en alguns casos pot coexistir: pell seca, visió borrosa, picors, confusió i esgotament.
Quines són les causes?
- Abús en la ingesta d’hidrats de carboni juntament amb dosis insuficients d’insulina o fàrmacs hipoglucemiants
- Malalties intercurrents: infeccions (grip, pneumònia, infecció urinària, dentaria, abscessos, etc.), cirurgies, accidents (traumatismes, cremades, etc.), malalties cardíaques, etc.
- Alguns medicaments, especialment els corticoides
- Mala tècnica d’insulinització per causes en la zona de punció (lipodistrofies, inflamació, prurits, etc) o malestar de les agulles
- Mal maneig de la insulina: insulina caducada, insulina mal conservada, dosis inadequades
- Realitzar menys exercici físic que de manera habitual
- Augment de pes sense ajustament de dosis d’insulina
- Estrès emocional
Com actuar?
- Intentar identificar la causa
- Augmentar la freqüència dels controls de glucèmia
- Ajustar segons la pauta lliurada pel seu educador/a o endocrinòleg/a les dosis d’insulina
- Beure aigua en abundància
- IMPORTANT, comprovar la cetona en orina amb tires reactives quan la glucèmia sigui >250mg/dl abans d’un àpat o abans de realitzar exercici físic, o bé, quan encara que no s’hagi comprovat la glucèmia sent nàusees o té vòmits. La presència d’aquests en sang podria indicar un agreujament d’aquesta hiperglucèmia.
És important tractar-ho en el moment en què es detecta per tal d’evitar complicacions més importants com la presència de cetones o cossos cetònics en sang o bé, la cetoacidosi diabètica.
La millor prevenció de la hiperglucèmia és portar un control estricte de la malaltia, saber detectar-la a temps i posar-hi solució per evitar complicacions més severes.
Complicacions agudes: HIPERGLUCEMIA AMB CETOSIS. CETOACIDOSIS DIABÈTICA
Una hiperglucèmia no detectada o detectada però mal tractada pot desencadenar complicacions més severes com la hiperglucèmia amb cetosi o la cetoacidosi diabètica

Hiperglucemia amb cetosi
La cetosi és la presència de cossos cetònics en sang i orina.
Quan tenim una hiperglucemia amb valors per sobre de 250mg/dl significa que hi ha un dèficit d’insulina, les cèl·lules no estan rebent correctament la glucosa i aquesta roman en sang. Les cèl·lules obtenen energia d’altres fonts diferents a la glucosa, com per exemple dels greixos. En el procés de metabolització dels greixos s’obtenen els cossos cetònics.
Per això és important comprovar la presència de cossos cetònics en orina quan la glucèmia sigui >250mg/dl.
Quines son les causes?
Les mateixes causes que hem llistat per la “complicacions agudes: hiperglucèmia”: bàsicament la manca d’insulina (per debut de diabetis, per errors en l’administració) o l’augment de les necessitats d’insulina no cobertes.
Quins són els símptomes?
Els símptomes són els mateixos que en la hiperglucemia, ja que la cetosi és un procés derivat d’aquesta. No obstant, apareixen uns símptomes característics de la presència de cossos cetònics.
- Poliúria (orinar excessivament)
- Polidípsia (sensació de sed exagerada)
- Anorèxia (no apetècia pel menjar)
- Dispèpsia (cremor)
- Malestar estomacal
- Nàusees
- Esgotament
- Alè amb olor afruitat (“alè cetòsic”)
Com actuar?
Per tal de prevenir-la s’haurien de seguir les actuacions proposades a l’apartat d’hiperglucèmia.
Si no s’ha pogut prevenir:
- Identificar la causa de la hiperglucèmia i la cetosi
- Augmentar la freqüència dels controls de glucèmia i comprovar nivells de cetones en orina passades unes hores
- Ajustar les dosis d’insulina segons la pauta proporcionada pel seu educador/a i endocrinòleg/a
- Adaptar el pla d’alimentació assegurant sempre l’aportació d’hidrats de carboni en forma líquida o semi-líquida per a què siguin ben tolerats i evitant l’aport de greixos per inhibir la cetogènesi
- No realitzar exercici físic
Si presenta hiperglucemia i cetones positives en orina, i té nàusees, vòmits i dolor d’estomac que li impossibilita la ingesta, acudeixi al centre d’urgències més pròxim.
Cetoacidosi diabètica (CAD)
La cetoacidosi diabètica és un quadre clínic que es dóna majoritàriament en persones amb diabetis tipus 1 caracteritzat per la hiperglucèmia (glucemia >200, generalment >300mg/dl), deshidratació i acidosis metabòlica (pH sanguini <7,25) com a conseqüència de la presència massiva de cossos cetònics en sang.
És la complicació aguda més greu i requereix tractament d’urgències en un centre hospitalari.
Quines son les causes?
La CAD pot esdevenir després d’una hiperglucèmia amb cetosis no tractada (LINKAR amb hiperglucemia causes). Sempre hi ha una manca d’insulina (no s’han cobert les necessitats): o perquè no s’ha administrat la insulina que calia, o perquè se n’ha necessitat més de l’habitual i el pacient no ho ha adaptat.
Molts cops trobem una causa intercurrent (procés agut afegit) que augmenta les necessitats d’insulina. Cal plantejar-se-ho sempre davant d’una CAD i caldrà descartar infeccions clíniques o ocultes (pensem que ens els diabètics les infeccions de vegades no donen febre). Caldrà descartar: infecció d’orina, infecció respiratòria, infecció gastrointestinal, cutània, etc… o altres processos mèdics: inflamacions, infarts, necrosis…o ús de fàrmacs que augmentin les necessitats d’insulina com els corticoids.
També cal descartar errors en l’administració d’insulina: gent gran que no veu bé, insulines en mal estat (que s’han deixat vora una font de calor per exemple), omissions de dosis o mal control de la malaltia. En pacients que porten infusors d’insulina cal comprovar que el sistema funcioni correctament i no s’hagi obturat el cateter infusor.
Al debut de la malaltia, quan el pacient no sap que és diabètic, sovint es pot trobar la situació de cetosi o cetoacidosi derivada de l’estat perllongat de manca d’insulina.
Quins són els símptomes?
S’hi engloben els símptomes característics de la hiperglucèmia, de la presència massiva de cossos cetònics en sang i de la deshidratació:
- Poliúria
- Polidípsia
- Nàusees, vòmits
- Dolor abdominal
- Astènia
- Sequetat de pell i mucoses
- Alè cetòsic
- Respiració accelerada
- Alteració del nivell de consciència
- Taquicàrdia
- Hipotensió
- Inclòs, coma i mort en els pitjors casos
Tractament
El tractament ha de ser d’immediat a urgències d’un centre hospitalari. Aquest tractament es basarà en la rehidratació, compensar la pèrdua d’electròlits i tractament amb insulina de forma intensiva.
Cal administrar grans quantitats de sèrum i electrolits, generalment hi ha una depleció important de potassi i els suplements orals de potassi se solen donar més enllà de l’alta hospitalària. Evidentment, cal tractar la causa intercurrent en cas en que n’hi hagi.
La cetoacidsi diabètica pot ser una situació clínica greu que comprometi la vida, per això cal evitar-la, aprendre el maneig de la situació quan encara està en fases inicials.
A ENDOCS et podem ajudar a aprendre el maneig de les complicacions en fases inicials.
Complicacions cròniques: VASCULOPATIA
Si té diabetis, un bon control dels lípids (greixos) en sang i la pressió arterial, a part del sucre, l’ajudaràn a evitar les malalties cardiovasculars.
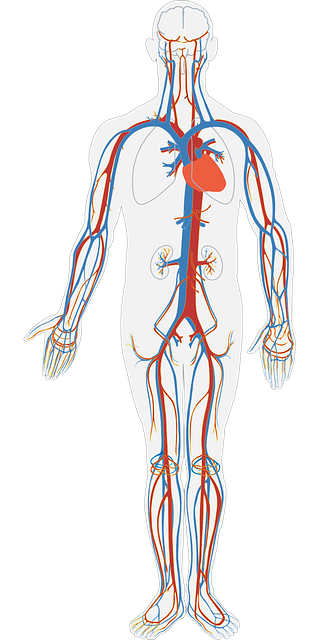
La diabetis, per l’augment de la concentració de glucosa en sang (i en teixits) pot causar a la llarga complicacions en artèries de gran i petit calibre ocasionant malalties cardiovasculars. Són un conjunt de patologies que afecten al cor i a la circulació sanguínia –vasos sanguinis que porten sang a tot els teixits del cos-. Si vostè té diabetis, tractar el colesterol, (per aconseguir reduir al màxim el LDL) i controlar bé la tensió arterial, ajuden a evitar el mal que fa el sucre sobre l’arbre arterial.
Malalties cardiovasculars i diabetis
Les malalties cardiovasculars són responsables de fins el 70-80% de les morts de les persones amb diabetis. Aquestes són entre 2-4 vegades més freqüents que en la població general (depenent de la manifestació clínica), afecten a edats més joves i la seva progressió és més ràpida.
La base de les malalties cardiovasculars en la diabetis és l’aterosclerosis, és a dir, el dipòsit de lipoproteïnes riques en colesterol a les capes de les arteries formant la placa d’ateroma. Aquesta placa pot acabar reduint o obstruint la circulació sanguínia i deixar sense nutrients i oxigen la zona que irriga aquella artèria. A part, existeix la possibilitat que aquesta placa es trenqui (si és inestable), podent ocasionar un trombus i aquest, al tapar la llum del vas, provocar un infart (o mort) del teixit per darrera el trombus.
La hiperglucèmia afavoreix el dany arterial per estrès oxidatiu, inflamació i glicosilació no enzimàtica de proteïnes. En aquest context, la hipertensió arterial (molt sovint present en la diabetis sobretot de tipus 2), i l’excés de colesterol i triglicèrids en sang (característic sobretot de la diabetis de tipus 2), amb colesterol HDL baix, multipliquen el dany de l’excés de glucosa sobre les artèries. És per això que s’ha demostrat, que el correcte tractament de pressió arterial i colesterol, millora dramàticament el pronòstic cardiovasculars d’aquests pacients.
Quines malalties cardiovasculars i manifestacions clíniques poden associar-se a la diabetis?
- Malaltia coronària: entre 2-4 cops més freqüent que en població general. Afecta al vasos sanguinis que irriguen el cor. Es pot manifestar en forma d’angina de pit (causada per un estretament de les artèries que aporten sang al cor), en forma d’infart de miocardi (“atac de cor”) (causada per una obstrucció que impedeix de forma total l’arribada de sang al cor), arítmies, insuficiència cardíaca, mort sobtada. És important saber que tan l’angina com l’infart poden no donar símptomes (dolor) en els pacients en diabetis, de vegades es manifesten com a ofec o arrítmia o desmai.
- Malaltia cerebrovascular: entre 2-4 cops més freqüent que en població general. Afecta al cervell i tots aquells vasos que irriguen el cervell. Es pot manifestar com a accident cerebrovascular o ictus (quan es bloqueja l’arribada de sang al cervell i mor alguna part d’aquest), atac isquèmic transitori (quan el bloqueig d’arribada de sang al cervell és transitori i no produeix danys permanents), o demència (com a resultat de petits accidents cerebrovasculars que acaben ocasionant un dany progressiu al cervell).
- Malaltia arterial perifèrica: entre 4-6 cops més freqüent que en població general. Afecta aquells vasos que irriguen les extremitats inferiors del cos. Es pot manifestar com a claudicació intermitent (un dolor agut de cames al caminar que s’alleuja en repòs), gangrena (mort de teixit a causa de la falta d’arribada de sang, sol ser als peus), o bé pot ser silent (quan no hi ha manifestacions) Ho podem estudiar a la consulta amb un doppler: quan l’ índex turmell-braç és <0,9). Es pot detectar una pèrdua de pilositat als dits del peu, rubor posicional, canvi de coloració quan s’aixequen les cames, augment del gruix de les ungles, etc. Aquestes complicacions juntament amb la neuropatia diabètica (dany progressiu de nivells elevats de glucosa als nervis) són els causants del peu diabètic, que pot conduir a la amputació.
Quins factors augmenten el risc de malalties cardiovasculars?
Es considera que les persones amb diabetis ja tenen des del inici un risc cardiovascular ALT. No obstant, el risc de patir algun esdeveniment cardiovascular es torna MOLT ALT si presenta algun dels següents factors de risc:
- Mal control de la diabetis: nivells elevats de glucosa en sang
- Hipertensió arterial
- Alteració de lípids en sang: alts nivells de colesterol LDL (“dolent”) en sang, baixos nivells de HDL (“bo”) i alts nivells de triglicèrids. Aquest perfil de greixos en sang és bastant freqüent en persones diabètiques i es coneix com a “dislipemia diabètica”.
- Obesitat i síndrome metabòlic: sobretot en la diabetis tipus 2.
- Altres: edat avançada, tabaquisme, antecedents familiars, microalbuminuria.
Com ho podem prevenir?
Per prevenir-ho, les guies aconsellen en persones amb diabetis:
| HbA1c | <7% |
| Colesterol LDL o c-NO-HDL (quan existeix hipertrigliceridèmia) |
<100mg/dl o <130mg/dl si no existeix factor de risc cardiovascular, malaltia cardiovascular o lesió d’òrgan diana <70mg/dl o <100mg/dl si hi ha factor de risc cardiovascular, malaltia cardiovascular o lesió d’òrgan diana |
| Colesterol HDL | Homes: >40mg/dl Dones: >50mg/dl |
| Triglicèrids | <150mg/dl |
| Pressió arterial | <140/90mmHg (130/80mmHg en els més joves) |
| Pes | IMC 18,5-25kg/m2 |
Així com la pràctica d’exercici físic de manera regular (3-5 cops/setmana entre 30-45’/dia).
Tractament de la dislipemia diabètica
Modificació d’hàbits
El que el dietista-nutricionista treballarà amb vostè serà: disminuir el consum de greixos saturats (sobretot mantegues i càrnics processats) augmentant el consum de greixos monoinsaturats (oli d’oliva, i fruits secs) i poliinsaturats (olis de llavors, fruits secs i peixos blaus), amb el mínim consum possible de greixos trans. Es limitarà el consum de sucres i d’alcohol en casos de hipertrigliceridemia.
S’aconsellarà mantenir un pes saludable i realitzar exercici físic de manera habitual.
Tractament farmacològic
El tractament d’elecció són les estatines (inhibeixen la formació de colesterol i redueixen el colesterol plasmàtic), ja que s’associen a una reducció dramàtica d’esdeveniments i mort cardiovascular.
Les estatines poden anar associades a altres (ezetimiba o en alguns casos seleccionats inhibidors de la PCSK9) que potencien en gran mesura l’efecte de les estatines i disminueixen els esdeveniments i mortalitat cardiovascular en major grau que l’estatina sola.
A ENDOCS et podem ajudar a controlar aquests factors de risc per tal de prevenir l’aparició de malalties cardiovasculars.